Наука и технологии |
Недетский выбор02.03.09  Рак груди преследовал три поколения семьи британца Джона (имя изменено). Женщины заболевали им, не успевая дожить до 30 лет. «Лечение ужасно тяжелое, да и не всех оно спасает, - говорит мать Джона. - Я проходила годовой курс химиотерапии и лучевой терапии. Это я запомнила навсегда». Впрочем, за три поколения в медицине многое изменилось. В 90-х ученые обнаружили, что риск заболеть раком груди существенно выше у обладателей ряда мутаций гена BRCA1. Заболеть могут и мужчины - хотя это случается реже, - а главное, они также могут передать детям одну из нежелательных мутаций. Джон и его жена любой ценой решили избавить своего ребенка от страшного наследства. В январе они стали первыми англичанами, которым удалось этого добиться. Делают это так. Проводят экстракорпоральное оплодотворение (ЭКО). Предымплантационная генетическая диагностика (ПГД) определяет, есть ли у эмбриона зловредные мутации, и в матку вводят эмбрионы без мутаций. ЭКО используют уже больше 20 лет, но что с его помощью можно спасти от рака груди, ученые узнали недавно. И пришли в восторг: медицина, следовательно, еще на шаг приблизилась к тому, чтобы обеспечивать детям идеальное генетическое здоровье. Но одновременно медицина сталкивается с серьезной этической проблемой. Ведь таким же образом можно забраковывать эмбрионы - в связи с предрасположенностью к низкому росту, невысокому IQ или даже неугодному родителям цвету глаз. Некоторые врачи уже заявляют, что готовы диагностировать практически любые физические параметры эмбрионов. Были бы деньги. УЧИТЕ ПГД
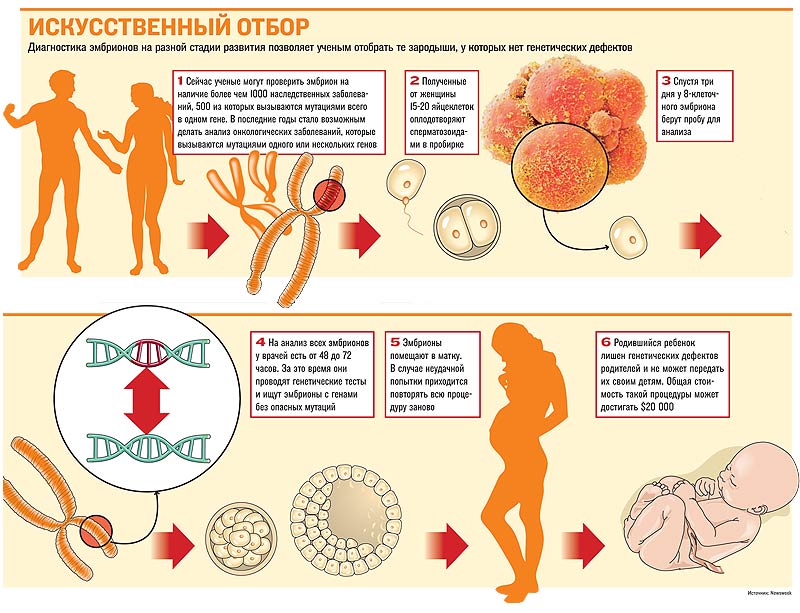
С тех пор ПГД стали развивать в США, Израиле, Египте, Дании, Франции и Канаде. «Сейчас мы в первую очередь сосредоточены на диагностике тех заболеваний, которые не совместимы с жизнью ребенка», - говорит Юрий Верлинский, директор Чикагского института репродуктивной генетики, где ежегодно проводят около половины из 1600 подобных операций в мире. Список недугов, от которых можно спасти с помощью ПГД, растет с каждым годом - в нем уже несколько тысяч болезней. 400–500 из них, в том числе рак груди, вызывает мутация одного гена. Врачи настаивают, что в этой процедуре один из самых важных этапов - исследование родословной мужа и жены. «Без правильного анализа истории болезней в семье пациента работу начинать нельзя, - говорит Верлинский. - Нам надо знать, что искать. Тут могут помочь любые воспоминания о болезнях родственников». В России, по мнению Владислава Корсака, медицинского директора Международного центра репродуктивной медицины, дело с историями болезней обстоит не лучшим образом: у пациентов нет картотеки семейных заболеваний, поэтому ее приходится каждый раз составлять заново. Впрочем, если родители опасаются мутации в том же «онкологическом» гене BRCA1, они просто могут сделать себе генетический анализ. «Этот тест можно провести у нас, стоит он всего 1200 рублей, - говорит Олег Глотов из НИИ акушерства и гинекологии имени Отта. - Еще до зачатия ребенка родители узнают, стоит ли опасаться негативных последствий и какие меры предосторожности надо предпринять, учитывая семейную историю». ДОСТАТЬ И ОБЕЗВРЕДИТЬВрач и генетик Стивен Мерфи, президент американской медицинской фирмы Helix Health, рассказывает про своего 45-летнего пациента, который умер после тяжелой операции по удалению опухоли. У него осталась годовалая дочь. «У мужчины было генетическое заболевание. Оно передается с вероятностью 50% и, если не принять меры, всегда вызывает рак, - говорит Мерфи. - Можно было бы исключить вероятность передачи заболевания ребенку, выбрав правильный эмбрион с помощью ПГД. А он умер у меня в реанимации, даже не зная, что такая технология существует». Британец Джон и его жена про эту технологию прекрасно знали и понимали, на что идут. После необходимых предварительных тестов женщину подготавливают в течение нескольких месяцев. Потом берут у нее яйцеклетки и оплодотворяют в пробирке. Это стандартная процедура ЭКО. Когда же эмбрион достигает 8-клеточной стадии - делают биопсию. «Раньше биопсию делать опасно - можно прекратить развитие плода, - объясняет Владислав Корсак, - а позже тоже плохо - начинается дифференциация клеток». На то, чтобы провести анализ эмбриона, у врачей есть от 48 до 72 часов, не больше. По словам Верлинского, эмбрион надо перенести в матку максимум на пятый день после оплодотворения. «Порой счет идет на минуты, и мы работаем по ночам, чтобы успеть сделать генетические тесты», - рассказывает врач. У английской пары врачи получили 11 эмбрионов. У пяти из них не было опасных мутаций. Два здоровых эмбриона были введены в матку женщины. Один развился нормально - и родилась здоровая девочка. Оставшиеся эмбрионы были заморожены, и пара рассчитывает, что ими можно будет воспользоваться позже - чтобы родить девочке брата или сестру. Это тоже стандартная услуга при экстракорпоральном оплодотворении. «На следующем этапе развития ПГД будет помогать обнаружить такие недуги, как болезнь Альцгеймера и сердечные заболевания», - говорит профессор генетики Принстонского университета Ли Сильвер. Он считает, что и на этом ученые не остановятся и пойдут дальше - к созданию здорового ребенка с помощью генетических технологий. «Это инстинкт человека - делать все для потомства, - говорит он. - Возможно, в дальнейшем не работать с генами будущего ребенка будет просто неэтично».
Гены предопределяют не только заболевания. С каждым месяцем ученые находят все новые зависимости: внешность, рост, характер, сексуальная ориентация. Так недалеко и до эксперимента по управлению человеческой эволюцией. Критики ПГД выражаются еще жестче и говорят о новом рождении евгеники. Впрочем, следует понимать, что возможности ПГД все же сильно ограничены. Получить с помощью этого метода абсолютно здорового ребенка практически невозможно. Ученые говорят, что у них просто нет времени, чтобы проверить клетки эмбриона на несколько мутаций. Работа с одним геном и так занимает больше суток. Кроме того, процедура ПГД и последующего ЭКО непростая и часто болезненная для женщины. Эмбрионы приживаются не всегда, и часто процедуру приходится повторять снова и снова. МЕТОД ПРОБ И ОШИБОК«Я не могу в это поверить. Многократные уколы каждую ночь, иглы и зонды в моем теле, потрачены все сбережения... и все впустую», - пишет в своем блоге «ПГД-мама» 26-летняя американка из Сиэтла. У нее 50-процентный риск передать своему ребенку тяжелую болезнь кожи - синдром Блоха-Сульцбергера. После неудачной попытки зачать ребенка естественным путем она решила воспользоваться услугами клиники Верлинского. Но из семи полученных эмбрионов три содержали опасные мутации, два имели повреждения хромосом, а оставшиеся два просто прекратили рост. «7, 4, 2... 0, - пишет ПГД-мама. - Сказали, что просто не повезло». С тех пор она еще раз неудачно пыталась забеременеть обычным путем и сейчас размышляет, идти ли снова в генетическую клинику. Первая попытка обошлась ей и мужу в $13 000, из которых 80% покрыла страховка. Еще одна проблема - в том, что ПГД довольно дорого стоит. Перинатальная диагностика, которая исследует генетические нарушения плода уже на довольно поздних стадиях беременности, распространена шире. «В этом случае, конечно, организму женщины наносится гораздо более значительный вред, - считает Олег Глотов, - и принимать решение об аборте всегда сложно». Но перинатальную диагностику проводят бесплатно, а ПГД, по словам Верлинского, обойдется минимум в $5000–6000, а то и в несколько раз дороже. В ближайшее время Верлинский планирует открыть в Санкт-Петербурге собственную лабораторию, которая хотя бы позволит проводить предварительные тесты для ПГД в России. В США часть расходов для пациентов покрывает страховка, в России же небогатые родители вынуждены надеяться на благотворительность. Иван из Подмосковья при помощи фонда «Подари жизнь» сейчас собирает $20 000 на спасение своего ребенка. В его случае схема лечения еще сложнее. У ребенка врожденная апластическая анемия, при которой приходится постоянно делать переливание крови. Шансов дожить до 20 лет очень мало. «Единственный способ лечения - это стволовые клетки, - говорит Иван. - Но получить их можно только из пуповинной крови второго ребенка, который к тому же должен обладать определенным набором генов. Врачи сказали нам, что эмбрион с нужным набором можно отобрать с вероятностью 99%». В подготовке материала принимал участие Александр Бердичевский
Источник: «Русский Newsweek» |
 Первые процедуры ПГД провели в Лондоне в конце 80-х. Тогда ученым удалось избавить ребенка от мутации в седьмой хромосоме. Эта мутация была причиной муковисцидоза - заболевания, которое нарушает работу многих внутренних органов, в том числе легких. Больные, как правило, умирают молодыми.
Первые процедуры ПГД провели в Лондоне в конце 80-х. Тогда ученым удалось избавить ребенка от мутации в седьмой хромосоме. Эта мутация была причиной муковисцидоза - заболевания, которое нарушает работу многих внутренних органов, в том числе легких. Больные, как правило, умирают молодыми. Впрочем, вопросы этики и морали возникают уже сейчас. После того как в семье Джона появилась девочка, которой не грозит рак груди, в Великобритании сразу вспыхнули дебаты, насколько этична эта медицинская технология сама по себе и не будут ли родители с ее помощью подбирать себе в дети «голубоглазых блондинов». «Если у вас есть деньги, то мы можем хоть сейчас это сделать, - подтверждает Верлинский, - но пока желающих не было». Английская семья спасала ребенка от значительного риска смертельного заболевания. А ученые обсуждают, этично ли губить эмбрион, если вероятность заболеть, скажем, 10% и заболевание неопасное.
Впрочем, вопросы этики и морали возникают уже сейчас. После того как в семье Джона появилась девочка, которой не грозит рак груди, в Великобритании сразу вспыхнули дебаты, насколько этична эта медицинская технология сама по себе и не будут ли родители с ее помощью подбирать себе в дети «голубоглазых блондинов». «Если у вас есть деньги, то мы можем хоть сейчас это сделать, - подтверждает Верлинский, - но пока желающих не было». Английская семья спасала ребенка от значительного риска смертельного заболевания. А ученые обсуждают, этично ли губить эмбрион, если вероятность заболеть, скажем, 10% и заболевание неопасное.